ESR1突变对乳腺癌治疗效果的影响
ESR1突变对乳腺癌疗果的影响
HR+/HER2-晚期乳腺癌的一线治疗:帕博西尼+芳香化酶抑制剂
在HR+/HER2-/ESR1突变的晚期乳腺癌的一线治疗中,比较芳香化酶抑制剂和氟维司群与帕博西尼并用药物的疗效和安全性的一项多中心,随机对照的III期试验PADA-1的探索性结果表明,基线时ESR1突变的状态可能对帕博西尼+芳香化酶抑制剂联合治疗的预后产生影响。
*【HR+】: HR是激素受体,包括雌激素受体ER和孕激素受体PR。
法国René Huguenin中心的Francois C. Bidard在第56届美国临床肿瘤学会(ASCO20 Virtual Scientific Program,5月29~31日,网络会议)上发表了该研究结果。
试验分两个阶段进行
ESR1突变乳腺癌表现出对雌激素受体(ER)的非配体依赖的持续激活和对芳香化酶抑制剂的耐药,占到复发病例的1-5%,在芳香化酶抑制剂获得性耐药后,可占到复发病例的30%~40%。对于先前接受过治疗的ESR1突变晚期乳腺癌,氟维司群比芳香酶抑制剂疗效更好。但由于未显示对后续治疗有显著疗效,早期导入氟维司群尚存在争议。
PADA-1研究分为两个主要阶段:作为HR+/HER2-晚期乳腺癌的一线治疗,
第一阶段用帕博西尼 +芳香酶抑制剂治疗,通过检测循环肿瘤DNA(ctDNA)来评估在基线时,试验开始1个月时,以及此后每2个月时的ESR1突变。
在第二阶段中,将在第一阶段中具有ESR1突变激活且无疾病进展的患者随机分配到芳香酶抑制剂(+帕罗西尼)组和氟维司群(+帕罗西尼)组。
在第一阶段,从2017年4月~2019年1月,共登记了1,017例。这项研究仍在进行中,截至今年2020年4月,中位随访时间为21.2个月,其中452例患者接受了第一阶段治疗, 135例患者将继续进行第二阶段治疗。主要终点为第二阶段的无进展生存期(PFS),以及第一阶段和第二阶段的安全性。
术后ET +芳香化酶抑制剂治疗后ESR1突变风险增加
*ET:内分泌治疗
分析的结果是,基线处转移性病变预处理的ESR1突变率为3.2%(95%CI 2.2-4.5%),中位突变等位基因频率为2.5%(四分位间距0.6-6%,范围0.1-46%)。
查看每位患者在基线时ESR1突变的比例,发现无骨转移与骨转移 [1.2%vs. 4.0%,优势比(OR)3.4,95%CI 1.2- 14.4],绝经前与绝经后(0.8%vs. 4.1%,相同5.4,1.6-33.7),无ET与ET +芳香化酶抑制剂治疗史[2.4%vs. 7.1%,与上述相同为3.0、1.4~6.7,*仅ET史OR 0.5, 95%CI 0.1~1.7]风险增高。与其他背景(组织学亚型,pT / pN分类,转移灶及其数量等)无关。
基线时存在或不存在ESR1突变的患者用帕博西尼+芳香酶抑制剂治疗的中位PFS,在无ESR1突变的组中为26.7个月(95%CI 24.1~29.4个月),但在具有ESR1突变的组中为11.0个月(未达到8.3个月,危险比2.3,95%CI 1.5~3.6)中,预后很差(图)。
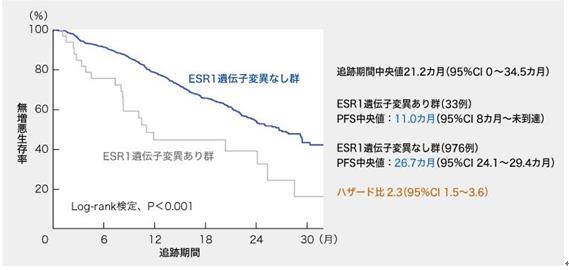
图表:基线时存在和不存在ESR1突变情况下,用帕博西尼+ 芳香酶抑制剂治疗的PFS(由编辑部根据ASCO 2020公告数据创建)
在33例ESR1突变的患者中,有23例在4周时早期清除,次要等位基因频率小于0.1%。但是,在23例中的15例中再次检测到ESR1突变。此外,ESR1突变已在1个月正常化的患者中位PFS为24.1个月(95%CI 10.5个月~未达到),而随后观察到的患者为7.4个月(同期2.5个月~未达到)。而且预后明显较差(P <0.001,Logrank检验)。
基于以上结果, Bidard表示:” 在HR+/HER2-晚期乳腺癌患者中,在术后接受芳香酶抑制剂的辅助内分泌治疗后,其ESR1突变的风险可能更高。在进行帕博西尼+芳香酶抑制剂前,尚有考虑进行筛查的空间。在这些患者中,基线时是否存在ESR1突变也可作为帕博西尼+芳香酶抑制剂治疗的预后标志物。即使发现ESR1突变,也可能会有一些效果。” 他说,“重点是选择性雌激素受体调节剂是否有助于改善这类患者的预后。”


