日本2015癌症骨转移指南(3)
日本发行骨转移诊疗指南的目的
发生骨转移的癌症患者较多,在过去的解剖案例中可知,前列腺癌和乳腺癌患者约有70~80%发生骨转移,肺癌约有40%存在骨转移。骨转移引起疼痛、骨折、脊髓压迫、高钙血症等,如果不能较好的控制骨转移,患者的生活质量将蒙受巨大损失。
止痛、放疗、手术是传统的骨转移治疗方法,近几年新开发的骨修饰剂、骨水泥治疗显著提高了骨转移控制率,进一步遏制了骨转移造成患者生活质量下降的状态。但是这些治疗方法的科学依据和临床实践仍有不足。
就此现状,在骨科医学会、泌尿科医学会和放射肿瘤学会的协助下,日本临床肿瘤医学会组织编纂了骨转移诊疗指南,试图给更多的临床医生参考,并希望该诊疗指南能为提高癌症患者的生活质量做出贡献。
日本临床肿瘤学会 理事长
大江 裕一郎
翻译指南的目的
癌症的骨转移发生率较高,骨转移严重影响了患者的生活质量,就骨关联事件(SRE)的处理标准亦不统一,之前还没有世界标准的骨转移诊疗指南。于2015年出版发行的日本《骨转移诊疗指南》从骨转移的发生,流行病学、病理学、生物学、治疗目的和治疗方法等方面对癌症的骨转移诊疗进行了全面的科学论证,给出了诊疗指引,内容详实;参与编篡的专家委员会由日本国内的肿瘤内科、骨科、介入科、核医学科、病理科、放疗科、影像诊断科、姑息治疗科、口腔科的30名权威专家组成,他们参考了日本国内以及全世界的339篇文献,医学证据和临床经验都值得信赖。我全文翻译了指南的核心部分,希望患者及患者家属在科学、客观的理解癌症的基础上,能更早期地正确对待骨转移,理解并配合医师的诊治,收获更好地生活质量。
该译文并不是我国官方推荐的诊疗标准,仅供读者参考。诊疗请以医师的诊断和处方为准。
原版指南于2015年3月由日本出版商“江南堂”在日本国内发行。本译文为非卖品,任何以商业利益为目的使用本译文的行为,发生著作权等法律后果时须自行承担,译者概不负责。
为了简明扼要,该译本上除了原文对专家委员成员的介绍,以及各专家与外部的利益关系说明(日本要求参与制定指南的专家声明与医药厂家的利益关系),以及专用名词解释部分。
译者富 啸
2021年1月
指南译文的阅读方法
原版日本骨转移指南的正文分总论和Clinical Question两部分,针对每个具体问题,CQ以问、答和解说的方式阐述。本译文就以上两个部分做了全文翻译,省略了医师利益相关、专业术语解释的附件部分。指南的科学依据来自2003年至2013年期间的339篇医学文献,文末记载了这些文献的索引。
【科学依据强弱度的示意】A=强 B=中 C=弱 D=非常弱
【诊疗方法推荐度的示意】强推荐=推荐实施或不实施,弱推荐=建议实施或不实施
【专家委员会合意率】制定本指南的专家委员会对该项治疗的推荐活建议结论,投赞成票的专家比率。
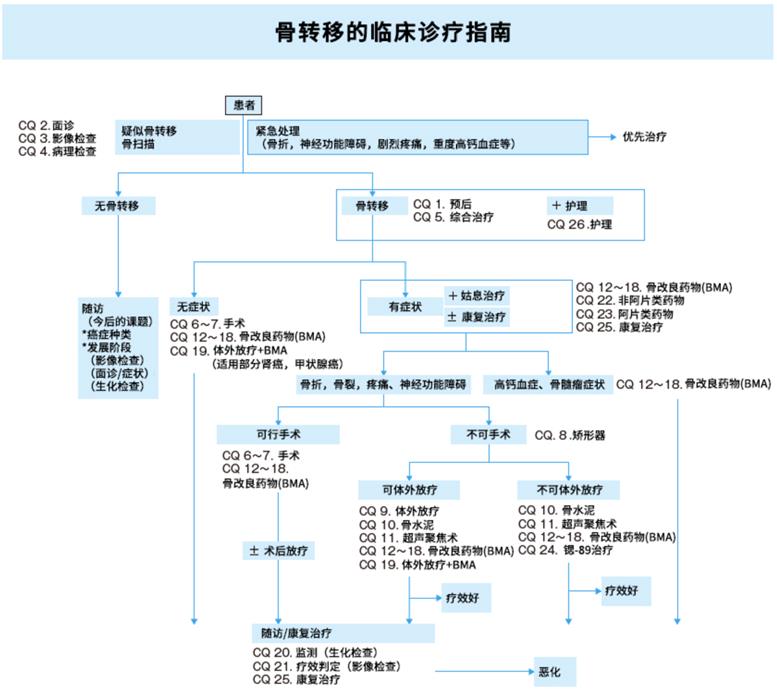

CQ06. 转移性脊椎肿瘤出现脊髓压迫症状时手术是否有效?
推 荐:手术对功能改善有用。
专家委员会共识推荐度:弱
合意率:86.2%证据等级:B
解说:
随着癌症治疗新药的开发,可预见长期预后的案例增多,在解除疼痛、改善神经症状等维持生活质量(quality of life: QOL)方面手术的重要程度也在增加。但在转移性脊椎肿瘤方面相关高质量的,显示手术有效性的科学依据的文献非常少。转移性脊椎肿瘤的病态多样化是科学依据少的中一个原因。实际治疗策略决定与原发肿瘤的组织分型,药物治疗和放疗的奏效率,患者对治疗结果的期待,以及患者预后等多因素相关。因此在考虑转移性脊椎肿瘤的手术治疗时,不可或缺的需要原发肿瘤的负责科室,脊柱外科,放疗科等多学科的专家们一起讨论,交患意见后再做出治疗决策。
Patchell等针对转移性脊椎肿瘤的手术治疗进行了前瞻性研究,对比了101例发生了神经症状的转移性脊椎肿瘤患者的治疗,患者分为手术+放疗组(50例),和单纯放疗组(51例)。结果显示,在治疗后患者的步行能力和步行时间方面,手术+放疗组的改善优于单纯放疗组。但要注意,对放射腺感受性强的转移性脊椎肿瘤(多发性骨髓瘤、恶性淋巴瘤、白血病、胚胎细胞肿瘤)不适合手术,过去的文献中也是把这部分患者排除在外的。对发生麻痹超过48小时以上,以及推测生存期在6个月以内的,不推荐手术治疗。有文献指出乳腺癌、前列腺癌的脊椎转移在内分泌治疗和放疗不响应时应该考虑手术治疗。上述为报告手术有效的信息,但是Rades等的108例患者的对照分析结果显示手术+放疗与放疗的治疗效果是相同的,这方面需要进一步的对照试验(randomized controlled trail: RCT)研究。
关于整体性重大结论的所有科学依据质量
几乎没有对脊柱转移的前瞻性研究报告。对治疗脊柱转移治疗改善功能方面,RCT显示原发肿瘤对放射线治疗反应性不高的,手术+放疗比单纯放疗有效。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 No
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
▋患者的价值观、向好真实或一致 No
当发生脊髓压迫(麻痹、神经症状的恶化)或脊柱不稳定时,为了改善功能考虑手术,但是否实施侵袭性高的手术,需要兼顾评分系统的分数,有必要进行专家组的讨论。
▋性价比 No
治疗转移性脊柱转移的手术技术要求高,因此日本可能在政策管理上限定可手术的医疗机构。
CQ07. 对病理性骨折或具有骨折风险的四肢长管骨(转移)进行手术治疗是否有效?
推 荐:对缓解疼痛和改善四肢机能有效。单发转移的对抗肿瘤治疗有效。
专家委员会共识推荐度:强
合意率:96.6%证据等级:C
解说:
当长管骨的转移灶小且没有力学破坏风险和症状时,通常不推荐手术。肾癌和甲状腺癌发生单长管骨转移的,有时行骨转移的肿瘤切除手术。骨转移灶较大,处于骨折或有潜在病理性骨折状态的,以修复力学破坏、缓解疼痛、改善患肢机能、提高生活质量为目的时可以手术,但是须排除全身状态的手术禁忌症和无手术意义的患者。有3份前瞻性研究和很多回顾性研究阐述了手术缓解了疼痛或者改善了患肢机能,但是生活质量方面与短期预后和整体状态关系较大,很少有研究可以证明手术对生活质量有改善。
与发生病理性骨折后手术的对比,潜在病理性骨折状态下进行手术的,患者出血量更小,住院时间更短,术后步行能力更高等优点。长管骨固定手术的用髓内钉可增加脂肪栓塞风险,还需要研究。
Mirels和Linden等给出了骨折风险预测的标准。Miles制作了预测潜在骨折的评分系统(P13-表3),有不少文献推荐该评分系统的实用性,可根据评分进行治疗推荐。Linden等进行了前瞻性的放疗研究,认为预测潜在骨折应以长管骨长轴方向超过3cm且周径超过50%以上的骨皮质破坏为标准。有文献评价以上两种预测标准,认为Linden等的标准是最具实用性的。而在临床实践中,患者经过化疗、放疗、骨修饰剂(BMA)的治疗后,判断是否外科手术是非常困难的。
安全性方面,肿瘤晚期的患者接受手术后出现全身性并发症的有1~2%,多有静脉血栓、肺栓塞、心肌梗死、术中死亡的现象。因此,判断可否手术有必要考虑多方面的因素。手术后的局部并发症包括感染、创口愈合不全、复发、骨连接材料折损、脱臼、神经损伤等,发生率为8~19%。
关于手术术式,使用通常处理骨折所用的骨连接材料行骨固定术,或者使用像原发性软骨部骨转移使用人工股骨头、骨干的肿瘤切除+置换术。在文献上对长管骨转移治疗使用上述两种术式都有记载,目前也无法对比哪种术式更佳。多数文献推荐选择术式时考虑患者预后,预后不良的尽量采用骨固定术,预测生存预后较长的推荐肿瘤切除+置换术。但这些推荐仍没有前瞻性研究,科学依据等级很低。此外,手术需要高专业度的技术,在术式选择方面各医院之间仍存在差异。
关于是否应该手术,应该选择何种术式的问题,决定治疗策略时应该先对预后进行评估,根据评估标准来决定使用局部姑息性手术、还是局部根治性手术。另外需要注意,各原发癌种的治疗方法进步很快,特别是靶向药物的出现很大程度上改变了癌症患者的预后。
随着介入放疗(interventional radiology : IVR)和锶(CQ24)等新技术的出现,越来越有必要组合多学科讨论来制定治疗策略了。
关于整体性重大结论的所有科学依据质量
前瞻性研究的文献只有3篇。回顾性研究的文献较多,但证据等级都很低。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 No
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
▋患者的价值观、向好真实或一致 No
预后非常有限的患者,决定是否实施侵袭性手术前,患者本人、家属、医务人员间应该就各种因素进行充分讨论。
▋性价比 Yes
CQ08.外置设备是否有用?
推 荐:对病理性骨折的局部治疗和预防有效。对病理性骨折和骨折风险患者实施减少负荷的外固定手段值得考虑。
专家委员会共识推荐度:强
合意率:87.7%证据等级:C
解说:
骨转移发生于肿瘤的进展期,近几年随着抗肿瘤治疗药物的进步,可期待长期生命预后的患者人数增加,在生存内尽可能规避病理性骨折对患者的生活质量(QOL)保障非常重要。对骨转移的治疗应尽可能考虑低侵袭的手段,低侵袭的外置设备是常用手段。
外置设备指以减轻患者躯干、四肢功能性障碍为目的的辅助装备。外置设备对癌症骨转移的治疗可广泛用于减轻病理性骨折的疼痛和变形,保护患部并补强支撑、病理性骨折的预防、骨折术后的补强支撑等,使用外置设备有望提高患者生活质量。
病理性骨折和潜在骨折的治疗,保守性治疗和手术治疗对比,有文献提示手术治疗对提高患者生活质量更佳,但目前还没有外置设备与手术的对照试验(randomized controlled trail: RCT),也没有可信度较高的科学依据。在外伤性骨折的治疗领域,证实使用外置设备有利的科学研究较多,在长管骨方面上肢的桡尺骨和下肢的胫骨骨折使用外置装备有利的文献较多。另一方面,在保守治疗与手术治疗的对比研究中,长管骨骨折异位程度小,胸椎、腰椎骨折无疼痛的,两种治疗方法长期预后无差异,而保守治疗(外固定)的并发症更少。在保守治疗的单项研究中,Stadhoudr等针对无神经症状的椎体压迫粉碎率小于50%的胸腰椎潜在骨折及破裂骨折,分别采用3种保守治疗方法(静养和理疗、使用外置设备、躯干石膏)进行了RCT对比研究,疼痛的视觉评价和腰痛的特异性评估(Oswestry Dsibility Index)中,外置设备保守治疗对潜在骨折更优越。
定制外置设备需要经过测量、试装、完成的步骤,用时约1~2周,同时增加了经济开支。因此判断是否定制设备时,需考虑生存预后、performance status(PS)、骨强度(骨折风险评估)。
对于病理性骨折和潜在骨折,考虑手术的同时,对四肢长管骨进行应急性外固定(保护、三角巾)、减负(轮椅、拐杖等)处理,对脊椎、骨盆部位考虑卧床静养、腰椎保护带,需要与骨科医生商讨治疗方法。
关于整体性重大结论的所有科学依据质量
使用外置设备治疗外伤性骨折的RCT很多,但是没有骨转移的病理性骨折和压缩性骨折使用外置设备治疗的RCT研究,该项推荐的证据等级不高。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 No
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
▋患者的价值观、向好真实或一致 Yes
预后非常有限的患者,决定是否实施侵袭性手术前,患者本人、家属、医务人员间应该就各种因素进行充分讨论。
▋性价比 Yes
CQ09.外部放疗对缓解骨转移的疼痛是否有效?
推荐:可以期待外部照射缓解骨转移疼痛,甚至疼痛消失。
专家委员会共识推荐度:强
合意率:100%证据等级:A
解说:
Meta分析中使用外放疗治疗非病理性骨折和脊髓压迫的骨转移疼痛,59~73%疼痛缓解,23~34%疼痛消失。伴随骨转移的神经障碍性疼痛,放疗后53~61%缓解,26~27%消失。
线量分割放疗的照射线量有30Gy/10次或20Gy/5次,以及8Gy/1次的单次照射。Meta分析认为单次照射的缓解率为60~73%,消失率为23~34%;分割照射的缓解率为59~73%,消失率为24~32%,单次照射与分割照射在疼痛解除方面无差异。外放疗的除痛效果有的1周内得到确认,半数以上在3周内得到确认,治疗有效的大部分在8周内得到确认。放疗效果的出现时间方面,在分割照射和单次照射上无差异,对照试验(RCT)证实了该结论。关于伴随骨转移的神经损伤疼痛,RCT显示的疼痛缓解率单次照射53%,分割照射61%;疼痛消失率方面,单次照射26%,分割照射27%,放疗后疼痛复发的时间方面,单次照射2.4个月,分割照射3.7个月,无差别,单次照射的维持时间更短一点。放疗后生存期超过1年的疼痛缓解率,单次照射87%,分割照射85%,无差别,效果持续平均时间单次照射29周,分割照射30周。单次照射除了用于预后不良,也可用于规范的抗肿瘤治疗。
对于放疗后疼痛没有缓解,或者缓解后复发疼痛的还可以考虑再照射。关于再放疗的线量,采用单次照射线量的20~22%或者分割照射线量的7~8%。Meta研究显示经再放疗后58%的患者疼痛得到缓解。再放疗的除痛效果无法从首次放疗的效果中预测,因为首次放疗后疼痛没有缓解的患者中33~66%再放疗后缓解,无论是否经过放疗疼痛增加的患者中57~70%放疗后缓解。单次照射的再放疗除痛率为66~70%,分割照射的再放疗除痛率为33~57%,无差异。
其他效果方面,RCT研究没有肯定放疗对病理性骨折的预防作用,有回顾性研究显示外放疗对股骨行30Gy的中位照射线量可以令81%的患者回避压缩性骨折手术。关于外放疗后的病理性骨折,曾有RCT和系统性评估认为单次照射比分割照射更有意义,但最近的Meta研究认为单次照射后的骨折发生率为3.3%,分割照射后的发生率为3.0%,两者无差异。
伴随30mm以上骨皮质破坏的股骨转移发生病理性骨折的几率更高,希望在固定手术后实施外放疗。RCT没有证实外照射对脊髓压迫的预防效果,但是Meta研究发现外放疗降低了脊髓压迫发生率,单次照射后2.8~3.0%,分割照射后1.6~1.9%,虽然分割照射显示出更低的发生率,但Meta分析认为两者无差异。
关于急性期有害事项,RCT研究认为单次照射发生率为10%,分割照射发生率为17~20%,但最近的Meta研究认为他们没有差异。急性期有害事项以疲乏、恶心、呕吐为主,严重副作用和晚期有害事项很少见。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 Yes
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
▋患者的价值观、向好真实或一致 Yes
预后非常有限的患者,决定是否实施侵袭性手术前,患者本人、家属、医务人员间应该就各种因素进行充分讨论。
▋性价比 Yes
CQ10.经皮椎体成形术(骨水泥)对骨转移的治疗是否有效?
推荐:骨科判断脊椎转移不可外科手术,且患者希望早期缓解体动疼痛时,推荐骨水泥治疗。
专家委员会共识推荐度:弱
合意率:75.9%证据等级:C
解说:
为了缓解恶性肿瘤的骨转移或多发性脊髓瘤引起的疼痛,经皮向脊椎注射骨水泥制剂的治疗方法叫做经皮锥体成形术(percutaneous vertebroplasty:PVP)。PVP最早于1984年在法国开始临床试验,之后在欧美盛行,日本于1997年报告了治疗经验后用于骨质疏松症的治疗,现在治疗费用由日本医保承担,偶尔有肺栓塞、骨髓损伤等严重副作用的报告。建议前往熟练掌握该技术的医疗机构治疗。
当严重的脊椎骨转移造成体动疼痛、脊柱不稳定造成神经损伤,且外科评估无法手术时适用骨水泥治疗。禁忌症包括急性期感染症、出血倾向、严重心脏病、脊柱后侧遭破坏造成椎管狭窄的。有报告认为脊柱后侧破坏的椎管狭窄可以接受骨水泥治疗,但务必慎重考虑。此外,该治疗也可用于放疗不应的患者,有报告显示骨水泥与放疗联合治疗效果更佳,放疗后的疼痛缓解效果更值得期待。骨水泥治疗有效的患者在治疗后3天内可明显缓解疼痛,治疗后疼痛的复发率低是其特点。为了早期缓解药物难以控制的骨转移疼痛选择骨水泥治疗有效。有报告显示早期缓解疼痛可缩短后期住院时间,降低治疗成本,改善患者生活质量。
基本根据X线或CT影像选择治疗部位,用MRI的T1信号像和脂肪抑制T2信号像帮助确认肿瘤和椎管的关系。治疗时使用高精度的X线、CT设备,多数需要给与麻醉,使用11~14G的专用穿刺注射仪器,骨水泥制剂为polymenthyl metacrylate(PMMA)。注入时注意骨水泥是否漏出锥体外,应最大限度注入。尽可能请其他医生协助检查,骨外注入的案例不少,椎管内漏出、静脉漏出等可能造成骨髓损伤、肺栓塞等严重的副作用,一旦发现漏出应立刻中断注入。PMMA的注入量与治疗效果关联度低,建议不要过量注入。为了矫正罹患部位,使用球囊制作填充腔,使用目的与球囊扩张锥体成形术(balloon kyphoplasty:BKP)一样。
关于PVP的医学证据,目前全世界没有对照试验的RCT研究,日本实施了Ⅰ~Ⅱ期前瞻性临床研究,无严重副作用,获得明显治疗效果的61%,有效的12%,合计73%有效。欧美报告了1,000例患者的回顾性研究,治疗有效率70~80%以上,安全性很高。
关于整体性重大结论的所有科学依据质量
无高等级医学证据。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 No
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
▋患者的价值观、向好真实或一致 Yes
预后非常有限的患者,决定是否实施侵袭性手术前,患者本人、家属、医务人员间应该就各种因素进行充分讨论。
▋性价比 Yes


